1. Thế nào là sốc nhiễm khuẩn?
Tình trạng này còn được gọi là sốc nhiễm trùng, là giai đoạn nặng nhất xuất phát từ phản ứng viêm hệ thống do nhiễm khuẩn, thường là do nhiễm khuẩn nặng, suy đa tạng.
Khi bước vào giai đoạn sốc nhiễm khuẩn, người bệnh đã mắc nhiễm trùng huyết kèm theo tụt huyết áp và rối loạn chức năng tim mạch. Ở giai đoạn này, tiên lượng của bệnh nhân trở nên nghiêm trọng và có nguy cơ tử vong cao lên đến 40 - 60%.
Nguy cơ tử vong cao xuất phát từ sốc nhiễm khuẩn
Hội chứng đáp ứng viêm hệ thống (SIRS) xảy ra khi có 2 hoặc nhiều yếu tố sau:
-
Nhiệt độ cơ thể > 38 độ hoặc < 36 độ.
-
Nhịp tim > 90 I/ph.
-
Thở nhanh hơn 20 I/ph hoặc PaCO2 ít hơn 32 mmHg.
-
Bạch cầu trong máu cao hơn 12.000/mm3 hoặc thấp hơn 4000/mm3 hoặc có nhiều hơn 10% bạch cầu non.
Nhiễm khuẩn huyết xảy ra khi có ổ nhiễm trùng và xảy ra hội chứng đáp ứng viêm toàn thân. Trong trường hợp nặng, có thể gây ra rối loạn chức năng của cơ quan đích như tim mạch, hệ hô hấp, hệ thần kinh, huyết học, gan, thận, và nhiều hệ thống khác.
Tình trạng sốc nhiễm trùng xảy ra khi nhiễm khuẩn huyết trở nên nghiêm trọng hơn với tụt huyết áp và sự bất thường trong việc cung cấp máu.
2. Nguyên nhân gây ra sốc nhiễm khuẩn
-
Nhiễm trùng nặng ở bất kỳ cơ quan nào trong cơ thể.
-
Nhiễm trùng nặng trong đường tiêu hóa.
-
Tắc nghẽn đường mật hoặc túi mật có thể gây viêm, tiến triển thành nhiễm trùng.
-
Ở phụ nữ, việc phá thai không vệ sinh hoặc quá trình sinh nở phức tạp cũng có thể dẫn đến sốc nhiễm trùng.

Nhiễm trùng sau phá thai có thể dẫn đến sốc nhiễm trùng ở phụ nữ
-
Nhiễm trùng da ngoài: nổi mụn, loét, hay các vết thương ổn định là các trường hợp nghiêm trọng có thể dẫn đến nhiễm trùng máu và sốc nhiễm khuẩn.
-
Xâm nhập vào cơ thể qua tổn thương trên đường tiêu hóa.
-
Nhiễm trùng do thực hiện các thủ thuật như can thiệp niệu đạo, tử cung hoặc sử dụng ống thông tiểu và nội soi phế quản, màng bụng.
3. Dấu hiệu sốc nhiễm khuẩn
Tùy thuộc vào tình trạng sức khỏe cụ thể, dấu hiệu của nhiễm khuẩn huyết và sốc nhiễm khuẩn có thể biểu hiện như sau:
-
Sốt cao, rung chuyển hoặc hạ nhiệt đột ngột.
-
Thở nhanh, giãy giụa, lúng túng, nhịp tim nhanh, yếu và khó ngắn mạch hoặc sự rối loạn vận mạch.
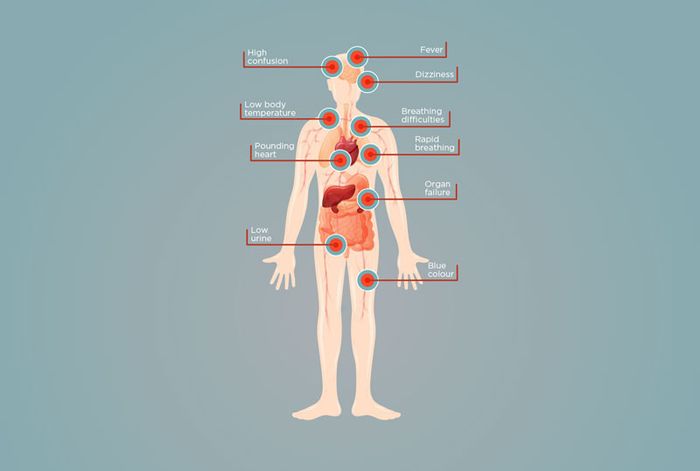
Những dấu hiệu không bình thường ở hệ tim mạch có thể là biểu hiện cảnh báo rằng bạn có thể đang mắc bệnh
-
Ít đi tiểu (do sốt hoặc tác động làm giảm áp lực lọc máu ở thận) hoặc suy thận cấp.
-
Các khu vực da và chi bị lạnh do co mạch ngoại biên. Ngoài ra, móng tay, chân, mũi, tai chuyển sang màu tím và biểu hiện của sốc lạnh.
-
Trường hợp nặng có thể gặp tình trạng da tử vong, khi nhấn vào sẽ thấy da không trở lại màu bình thường ngay lập tức (do suy mạch ngoại biên) trước khi xuất hiện các vùng xám,…
-
Một số trường hợp đau cơ nghiêm trọng, đau lan tỏa, co cơ, thiếu máu tế bào.
Triệu chứng của sốc nhiễm khuẩn rất đa dạng, vì vậy hãy đến cơ sở y tế ngay khi bạn cảm thấy bất thường để được kiểm tra và can thiệp kịp thời. Việc tự mua thuốc và tự chẩn đoán là không đúng.
4. Chẩn đoán sốc nhiễm khuẩn
4.1. Dựa trên triệu chứng lâm sàng
Dựa vào các thông tin được bác sĩ thu thập từ bệnh nhân hoặc người thân để hỗ trợ trong việc cấp cứu như:
-
Tiền sử về tiêm phòng, hệ miễn dịch suy giảm, các bệnh mãn tính,…
-
Chẩn đoán dựa trên một số yếu tố nguy cơ như: sinh non, suy dinh dưỡng, đã thực hiện một số thủ thuật can thiệp,…
-
Các dấu hiệu khởi phát: giúp xác định chính xác vùng nhiễm trùng gốc và nguyên nhân gây bệnh: nhiễm trùng đường hô hấp, tiêu hóa hoặc tiết niệu,...
Ngoài ra, dựa vào kết quả kiểm tra lâm sàng giúp bác sĩ đưa ra kết luận chẩn đoán:
-
Dựa trên một số dấu hiệu như nhiệt độ, huyết áp, nhịp thở,... để chẩn đoán hội chứng đáp ứng viêm toàn thân.
-
Các biểu hiện của sốc: thay đổi tâm trạng, nhịp tim tăng hoặc giảm, huyết áp tăng hoặc giảm nhẹ.
4.2. Cận lâm sàng
Một số phương pháp kiểm tra và kỹ thuật được thực hiện để chẩn đoán sốc nhiễm trùng bao gồm:
-
Kiểm tra máu.

Kiểm tra máu giúp chẩn đoán bệnh chính xác hơn
-
Thực hiện cấy mẫu bệnh phẩm từ vị trí nghi ngờ nhiễm khuẩn: đàm, nước tiểu, mủ, phân,… Quá trình cấy mẫu nên được tiến hành trước khi sử dụng kháng sinh.
-
Cấy máu: tiến hành trước khi tiêm kháng sinh. Lấy ít nhất là hai mẫu máu để thực hiện cấy máu: một mẫu từ tĩnh mạch được bảo quản hơn 48 tiếng và một mẫu từ tĩnh mạch ngoại vi.
-
Kiểm tra CRP và Procalcitonin.
4.3. Phân loại chẩn đoán
Khi đạt được ba tiêu chí sau:
-
Nhiễm trùng nặng và xác định nguồn gây nhiễm trùng.
-
Ít nhất một cơ quan bị suy giảm chức năng.
-
Tụt huyết áp không phản ứng với bù nước.
Chẩn đoán phân loại:
-
Sốc do mất dung lượng: cơ thể mất nước hoặc máu,...
-
Sốc do tim.
-
Sốc phản vệ.
Xác định mức độ nặng của bệnh
-
Trong trường hợp suy giảm chức năng của nhiều cơ quan, dự báo tiên lượng nặng.
-
Nồng độ lactic axit tăng cao và huyết áp giảm, không phản ứng với các loại thuốc tăng cường mạch máu.
5. Lọc máu liên tục - phương pháp xử lý sốc nhiễm khuẩn khẩn cấp
Lọc máu liên tục nhằm loại bỏ liên tục nước cùng các chất hòa tan có khối lượng phân tử dưới 50.000 dalton trong thời gian >12 giờ/ngày, đặc biệt là với lượng dung dịch thay thế lớn (từ 45 ml/kg/giờ trở lên) nhờ cơ chế tương tác chảy đổi.
Qua đó, giúp loại bỏ các chất hòa tan có khối lượng phân tử trung bình tương tự trọng lượng của các chất viêm tiền nhiễm.

Việc thực hiện lọc máu liên tục là biện pháp cần thiết khi gặp phải sốc nhiễm trùng
Hơn nữa, quá trình lọc máu cũng giúp cân bằng nước và điện giải trong cơ thể, giữ cho tình trạng của người bệnh ổn định.
Sốc nhiễm khuẩn là một căn bệnh vô cùng nguy hiểm, có thể đe dọa tính mạng của bệnh nhân. Vì vậy, hãy tự bảo vệ bản thân và cập nhật thông tin sức khỏe hàng ngày để nắm vững kiến thức về chăm sóc sức khỏe.
