Dấu hiệu nhận biết suy hô hấp ở trẻ sơ sinh
Trong quãng thời gian từ 37 đến 40 tuần là thời gian trung bình của một thai kỳ. Trẻ sinh non thường mong manh hơn và có thể gặp phải nhiều vấn đề sức khỏe hơn so với trẻ sinh đúng kỳ.
Ví dụ, nếu một em bé sinh ra trước 37 tuần, lá phổi của bé chưa phát triển đủ để hoạt động. Điều này tăng nguy cơ mắc bệnh suy hô hấp ở trẻ sơ sinh.
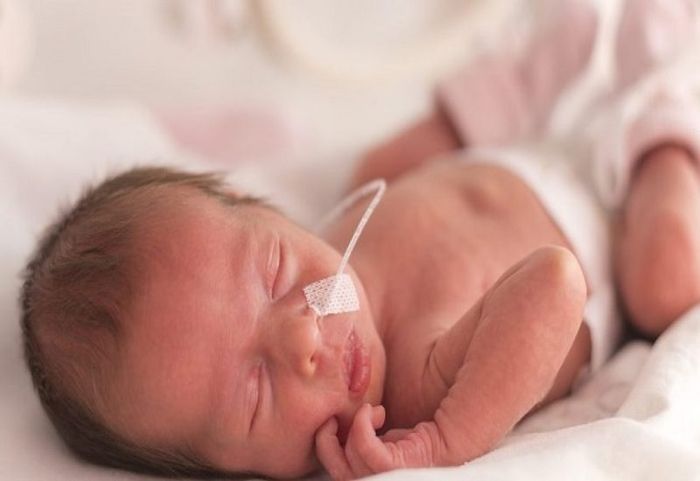
Trẻ sinh non thường gặp phải nguy cơ suy hô hấp cao
Suy hô hấp ở trẻ sơ sinh có thể dẫn đến giảm trao đổi khí và thiếu oxy, gây hậu quả nghiêm trọng cho sức khỏe. Các triệu chứng thường xuất hiện trong 24 giờ đầu sau khi sinh và có thể tiến triển nhanh chóng, đe dọa tính mạng của trẻ.
Hội chứng này có thể trở nặng sau vài ngày từ khi sinh và gây ra các di chứng nghiêm trọng như mù lòa, thiểu năng trí tuệ, tràn máu vào phổi hoặc não, khí phế thủng mô kẽ, suy thận, và loạn sản phế quản phổi.
- Mặc dù trẻ có thể vượt qua giai đoạn nguy kịch nhưng vẫn có nguy cơ gặp phải các vấn đề sức khỏe nghiêm trọng sau này.
2. Phân tích cơ chế hoạt động của phổi ở trẻ bị suy hô hấp
Túi khí trong phổi giúp trẻ sơ sinh thở dễ dàng. Chất hoạt động bề mặt từ tế bào phổi bao phủ túi khí, giữ cho chúng mở ra trong quá trình hô hấp. Thiếu chất này có thể gây khó thở.
Chất hoạt động bề mặt được sản sinh từ tuần thứ 24 của thai kỳ và tăng lên đủ vào tuần thứ 34 - 36, giúp phổi hoạt động trơn tru hơn. Trẻ sinh non thường thiếu chất này, dễ mắc suy hô hấp.

Trẻ sơ sinh bị suy hô hấp cần được chăm sóc trong phòng đặc biệt
Ngoài nguyên nhân gây non nớt, hội chứng suy hô hấp cũng có thể xuất hiện ở trẻ sinh sớm hoặc đủ tháng nhưng người mẹ lại mắc tiểu đường khi mang thai. Ngoài ra, hội chứng suy hô hấp ở trẻ sơ sinh cũng bị ảnh hưởng bởi các yếu tố sau đây:
-
Mang thai từ 2 em bé trở lên;
-
Trẻ có anh chị ruột đã mắc hội chứng này trước đó;
-
Trong quá trình sinh, trẻ bị thiếu oxy, dẫn đến giảm tưới máu;
-
Phải sinh mổ khi sản phụ chưa chuyển dạ;
-
Trẻ giảm thân nhiệt, không được giữ ấm cơ thể sau sinh.
Để xác định xem trẻ có mắc hội chứng suy hô hấp ở trẻ sơ sinh hay không, bác sĩ sẽ dựa vào các triệu chứng lâm sàng như thở nhanh, thở khò khè, da tái mét,... kết hợp với các xét nghiệm liên quan để phân biệt với nhiễm trùng gây bệnh ở hệ hô hấp. Chụp X-quang là phương pháp tiếp theo được chỉ định để kiểm tra phổi và kiểm tra nồng độ oxy máu qua phân tích khí máu. Khi đã chẩn đoán được bệnh, trẻ sẽ cần phải được thực hiện ngay các phương pháp điều trị để hỗ trợ hô hấp, tránh biến chứng nghiêm trọng xảy ra.
3. Cách điều trị hội chứng suy hô hấp ở trẻ sơ sinh
Trẻ sơ sinh mới sinh đã được chẩn đoán mắc hội chứng suy hô hấp thì cần phải chuyển trẻ ngay vào khu vực chăm sóc đặc biệt cho trẻ sơ sinh (NICU). Các bác sĩ sẽ cải thiện chức năng hô hấp của trẻ bằng các biện pháp điều trị thích hợp nhằm giảm nguy cơ biến chứng. Dưới đây là 3 phương pháp chính được áp dụng trong các trường hợp trẻ sơ sinh mắc hội chứng suy hô hấp cấp:
-
Oxytherapy: Oxy đóng vai trò quan trọng đối với cơ thể, đặc biệt là các cơ quan. Điều này làm cho liệu pháp oxy trở nên quan trọng, giúp cung cấp oxy cho các cơ quan thông qua máy trợ thở NCPAP. Đối với trẻ suy hô hấp nhẹ, chỉ cần sử dụng máy NCPAP qua đường mũi hoặc không cần máy thở;
-
Thở áp lực dương liên tục qua mũi (NCPAP): phương pháp này giữ cho phế nang ở trạng thái phồng ở cuối chu kỳ thở ra, giảm công việc hô hấp và tăng trao đổi khí, thường áp dụng cho trẻ đã có thể tự thở;
-
Thay thế chất hoạt động bề mặt: cung cấp thêm chất hoạt động bề mặt cho phổi của trẻ thông qua ống thông dụng. Sau đó, trẻ được hỗ trợ thở bằng máy thở. Phương pháp này có thể được thực hiện một hoặc nhiều lần tùy thuộc vào mức độ nghiêm trọng của bệnh.
Có cách nào để ngăn ngừa hội chứng suy hô hấp ở trẻ sơ sinh không?
Như chúng ta đã biết, sinh non là nguyên nhân chính dẫn đến hội chứng suy hô hấp ở trẻ. Vì vậy, cách phòng ngừa hiệu quả nhất là hạn chế nguy cơ sinh non ở phụ nữ mang thai. Các mẹ bầu cần nhớ những điều sau trong suốt thai kỳ:
-
Không uống rượu, chất kích thích, không hút thuốc lá hoặc sử dụng thuốc mà không có sự tư vấn, hướng dẫn từ bác sĩ;
-
Duy trì cân nặng hợp lý để tránh nguy cơ tiểu đường thai kỳ;
-
Thực hiện kiểm tra sàng lọc trước sinh và định kỳ khám thai theo lịch hẹn;
-
Tiêm vaccine phòng bệnh đúng mốc thời gian khuyến nghị trước và trong thai kỳ;
-
Kiểm soát và điều trị các bệnh lý mạn tính như tiểu đường, tăng huyết áp, trầm cảm, bệnh lý tuyến giáp, một cách hiệu quả và tích cực;
-
Khoảng cách giữa các lần mang thai nên từ 18 tháng trở lên. Đối với phụ nữ từ 35 tuổi trở lên, đã từng sảy thai hoặc thai lưu, hãy thảo luận với bác sĩ về thời điểm mang thai phù hợp.

Thai kỳ khỏe mạnh đóng vai trò quan trọng trong việc phát triển ổn định của thai nhi.
Đối với các mẹ được chẩn đoán có nguy cơ sinh non cao, bác sĩ có thể xem xét việc tiêm mũi trưởng thành phổi. Loại thuốc này giúp phát triển phổi nhanh chóng và bổ sung chất hoạt động bề mặt kịp thời, giúp tránh nguy cơ mắc hội chứng suy hô hấp ở trẻ sơ sinh.
