1. Khâu lại tĩnh mạch mạc treo trên do chấn thương
1.1. Tĩnh mạch mạc treo trên là gì?
Tĩnh mạch mạc treo trên là tĩnh mạch nằm trong bụng, có kích thước lớn và chịu trách nhiệm nhận máu từ đại tràng phải và ruột non. Sau đó, nó sẽ hợp nhất với tĩnh mạch lách trước khi máu được đưa về gan thông qua tĩnh mạch cửa.
Tĩnh mạch mạc treo trên ruột có tốc độ lưu thông máu khoảng 0,8 lít/phút, đảm nhận việc vận chuyển ⅔ lượng máu đổ vào gan. Do đó, nếu gặp tổn thương, nó có thể gây ra những biến chứng nguy hiểm như thiếu máu, sốc mất máu, hoại tử ruột non, thậm chí là tử vong nếu không được cấp cứu kịp thời. Vì vậy, các phẫu thuật viên cần phải biết rõ vị trí giải phẫu và nhanh chóng phát hiện tổn thương tại tĩnh mạch mạc treo trên để có phương pháp xử lý chính xác, kịp thời.
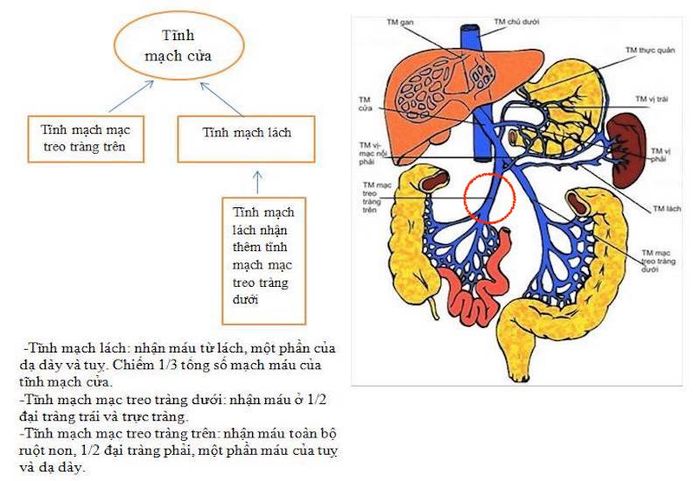
Minh họa cấu tạo và vị trí tĩnh mạch mạc treo trên ruột (vùng khoanh đỏ)
1.2. Khi nào cần phải khâu lại tĩnh mạch mạc treo trên ruột?
- Bệnh nhân có vết thương hoặc chấn thương ở vùng bụng;
- Kết quả chụp CT cho thấy khu vực bờ dưới của tụy, mạc treo ruột non, sau phúc mạc có máu tụ lớn;
- Có khối u xâm lấn vào tĩnh mạch, cần phải cắt và khâu lại vết thương để tiêu diệt khối u triệt để.
1.3. Trường hợp không nên khâu lại tĩnh mạch mạc treo trên ruột
Không có chống chỉ định tuyệt đối, nhưng vẫn có những trường hợp không nên khâu lại tĩnh mạch mạc treo trên ruột:
- Bệnh nhân có vấn đề về huyết áp và bệnh tim mạch;
- Người bị rối loạn đông máu hoặc bệnh tiểu cầu;
- Bệnh nhân từng dị ứng với thuốc kháng sinh hoặc thuốc gây tê, gây mê;
- Người mắc các bệnh liên quan đến gan, thận, suy giảm chức năng thận;
- Bệnh nhân đang sử dụng thuốc ức chế đông máu/chống đông máu hoặc có khả năng tương tác với thuốc gây tê.
Đây chỉ là những trường hợp không nên khâu lại tĩnh mạch mạc treo trên ruột. Các bác sĩ phẫu thuật sẽ đánh giá dựa trên tình trạng bệnh lý của bệnh nhân và các yếu tố quan trọng khác để quyết định liệu có nên tiến hành khâu vết thương tại tĩnh mạch mạc treo trên ruột hay không.
2. Các bước chuẩn bị cho phẫu thuật
2.1. Đội ngũ y bác sĩ thực hiện phẫu thuật
- 01 bác sĩ phẫu thuật chính, 02 bác sĩ phụ trợ mổ;
- 01 bác sĩ gây mê, 01 điều dưỡng phụ trách gây mê;
- 01 viên dụng cụ và 01 điều dưỡng hỗ trợ ngoại vi.
2.2. Sự chuẩn bị của bệnh nhân
- Bác sĩ và điều dưỡng viên sẽ thông tin về chi tiết của cuộc phẫu thuật;
- Giải thích các nguy cơ và rủi ro trong quá trình mổ;
- Thực hiện các thủ tục cần thiết như trong một ca phẫu thuật thông thường.
2.3. Trang thiết bị và dụng cụ phẫu thuật
- Sợi Prolene (kích cỡ 3/0, 4/0, 5/0);
- Bộ dụng cụ cho phẫu thuật cùng với chỉ mạch máu lớn;
- Bông gòn;
- Mạch nhân tạo;
- Máy siêu âm Doppler được sử dụng trong quá trình mổ để kiểm tra và đánh giá lưu lượng máu trong tĩnh mạch cửa.
Bác sĩ phụ trách phẫu thuật phải có trình độ chuyên môn cao
2.4. Thời gian thực hiện phẫu thuật
Trung bình, một ca phẫu thuật khâu vết thương tĩnh mạch mạc treo trên ruột kéo dài khoảng 30 phút, có thể lên đến 3 giờ tùy thuộc vào mức độ tổn thương, tính phức tạp và loại phẫu thuật.
3. Quy trình thực hiện
Bệnh nhân được đặt nằm ngửa, nếu cần có thể đặt gối dưới lưng, ngang với mũi ức. Sau đó, bác sĩ sẽ tiến hành gây mê toàn thân cho bệnh nhân.
Kỹ thuật thực hiện phẫu thuật:
- Bước 1: Quan sát tổn thương tĩnh mạch và các khối máu tụ tại vị trí này để đánh giá tổng quan về tình trạng vết thương;
- Bước 2: Di chuyển khối tá tràng đầu tụy bằng cách thực hiện động tác Kocher;
- Bước 3: Mở phúc mạc dọc theo đường di chuyển của tĩnh mạch mạc treo tràng trên;
- Bước 4: Lộ ra cấu trúc và vị trí tổn thương của tĩnh mạch mạc treo tràng trên. Phụ thuộc vào vị trí cũng như mức độ tổn thương, bác sĩ sẽ áp dụng biện pháp xử trí tối ưu nhất;
- Bước 5: Thực hiện khâu vết thương tĩnh mạch mạc treo tràng trên bằng chỉ Prolene 4/0, 5/0 và sử dụng bông gòn để kiểm soát chảy máu;
- Bước 6: Kiểm tra lại các tổn thương và vết khâu, đồng thời đặt dẫn lưu ổ bụng và đóng bụng theo trình tự các lớp giải phẫu.
Đây là quy trình phẫu thuật chuẩn có thể áp dụng cho cả những trường hợp cần loại bỏ hạch hay khối u xâm lấn vào tĩnh mạch mạc treo tràng trên. Đôi khi, việc nạo vét sẽ gây tổn thương ở tĩnh mạch này nên cần phải khâu vết thương theo các bước tương tự.
4. Theo dõi hậu phẫu và xử trí nếu có biến chứng
4.1. Theo dõi các biến chứng
Bệnh nhân có thể phát sinh những biến chứng sau phẫu thuật như sau:
- Thiếu máu ruột non: Theo dõi tình trạng chướng bụng, các triệu chứng xuất huyết tiêu hóa, viêm phúc mạc, sốc. Sử dụng chụp mạch hoặc chụp CT để đánh giá tình trạng tưới máu ruột non;
- Chảy máu: Cần theo dõi thân nhiệt, huyết áp, nhịp tim, tình trạng bụng, toàn bộ cơ thể, màu sắc và lượng dịch dẫn lưu ổ bụng với tần suất kiểm tra tối thiểu là 1 lần/giờ trong 24 giờ đầu sau phẫu thuật;
- Nhiễm trùng: Theo dõi nguy cơ phát triển các dấu hiệu nhiễm trùng ở vị trí phẫu thuật hoặc nhiễm trùng toàn bộ cơ thể. Biến chứng này có thể phát sinh từ khối máu tụ, vết mổ, hoặc do bỏ sót tổn thương hoặc thiếu máu gây tổn thương ruột non.
Bệnh nhân sau phẫu thuật cần được chăm sóc kỹ lưỡng để phát hiện nguy cơ biến chứng
4.2. Xử lý biến chứng
Các biện pháp đối phó với biến chứng sau phẫu thuật bao gồm:
- Điều trị bảo tồn: Sử dụng kháng sinh toàn thân, truyền máu và các sản phẩm máu, bổ sung dinh dưỡng. Bệnh nhân cần được giữ lại viện và được theo dõi chặt chẽ trong quá trình điều trị bảo tồn;
- Phẫu thuật: Trong trường hợp phát hiện nguy cơ viêm phúc mạc hoặc có dấu hiệu chảy máu, cần thực hiện phẫu thuật sớm.
Tổng quan, phẫu thuật khâu vết thương tĩnh mạch mạc treo tràng trên đòi hỏi sự nhanh nhạy trong xử lý bởi đội ngũ y bác sĩ có kinh nghiệm và tay nghề cao. Hy vọng rằng những thông tin được Mytour chia sẻ đã giúp bạn hiểu rõ hơn về quy trình này và cách ngăn ngừa tổn thương ở tĩnh mạch mạc treo tràng trên.
