Cuộc thí nghiệm đột phá này đã làm thay đổi những giả định kéo dài hàng thập kỷ về cơ chế bệnh lý của ung thư. Mặc dù loại thuốc này không thể chữa khỏi ung thư, nhưng nó vẫn có thể cải thiện đáng kể chất lượng sống của bệnh nhân ung thư giai đoạn cuối.
Một nghiên cứu mới được công bố trên tạp chí Science cho thấy, một nhóm các nhà khoa học từ Trường Y khoa Đại học Washington đã thực hiện một thí nghiệm rất khác biệt.
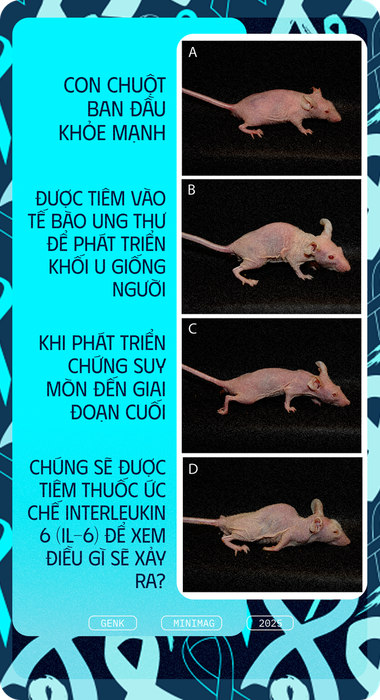
Lúc đầu, họ cấy tế bào ung thư đại trực tràng vào một số con chuột khỏe mạnh. Sau vài tuần, các tế bào này đã phát triển thành ung thư giai đoạn cuối, khiến những con chuột trở nên gầy yếu, ủ rũ và mất đi động lực sống.
Sau đó, các nhà nghiên cứu tiêm vào cơ thể chúng một chất ức chế Interleukin 6 (IL-6), loại thuốc thường được sử dụng trong điều trị viêm xương khớp.
Như dự đoán, những con chuột không khỏi ung thư, nhưng chúng trở nên năng động hơn, ăn uống ngon miệng và tinh thần phấn chấn hơn – điều này được chứng minh qua nồng độ dopamine, hormone tạo ra cảm giác hạnh phúc trong não bộ.
Vậy điều này đặt ra câu hỏi:

Quả thật, nếu bạn từng chăm sóc người thân mắc ung thư, bạn sẽ hiểu rằng giai đoạn cuối là thời điểm khó khăn nhất, khi mọi thứ trở nên vô cùng nặng nề.
Căn bệnh không chỉ gây đau đớn cho người thân mà còn tạo ra gánh nặng về thể chất, tinh thần và tài chính. Dù bạn có đủ khả năng tài chính để tiếp cận những phương pháp điều trị tiên tiến nhất, bệnh nhân vẫn có thể từ chối điều trị vì mất đi ý chí sống.
Sau một thời gian dài chiến đấu kiên cường với bệnh tật, khi bước vào giai đoạn cuối, một số bệnh nhân ung thư bất ngờ thay đổi hoàn toàn. Họ trở nên thờ ơ, khép mình, dần dần ngừng giao tiếp, ngay cả với những người thân thiết nhất.
Bệnh nhân trở nên uể oải, không còn quan tâm đến hầu hết mọi hoạt động trong cuộc sống. Họ không đi lại, không vận động, thậm chí chẳng buồn mở mắt xem TV – mặc dù với nhiều người, đó là hoạt động duy nhất họ có thể làm khi nằm trên giường bệnh.

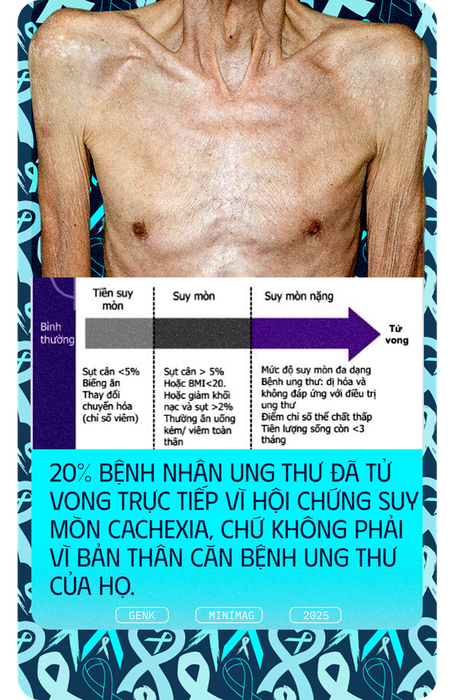
Những triệu chứng trên là biểu hiện của một hội chứng có tên gọi "cachexia", hay còn gọi là hội chứng suy mòn, ảnh hưởng tới 80% bệnh nhân ung thư giai đoạn cuối.
Sự thiếu động lực sống và ý chí chiến đấu với bệnh khiến nhiều bệnh nhân buông xuôi. Họ từ chối điều trị và bỏ ăn, không phải vì không thể chịu đựng tác dụng phụ của thuốc hay không còn sức, mà chỉ vì tinh thần họ suy sụp, mất đi cảm giác thèm ăn.
Hậu quả là hầu hết bệnh nhân ung thư giai đoạn cuối sẽ bị suy kiệt nghiêm trọng, cơ bắp tiêu biến, chỉ còn lại là da bọc xương mặc dù vẫn được cung cấp đầy đủ dinh dưỡng.
Một thống kê từ Hoa Kỳ cho thấy 20% bệnh nhân ung thư đã chết do hội chứng suy mòn cachexia, thay vì do chính căn bệnh ung thư. Hiện tại, phần lớn các phương pháp điều trị cachexia đều không hiệu quả.
Vấn đề là hiện nay, các bác sĩ chỉ coi cachexia như một bệnh lý tâm lý. Do đó, việc điều trị chỉ tập trung vào các liệu pháp can thiệp tâm lý, nhằm động viên tinh thần cho bệnh nhân. Tuy nhiên, một nghiên cứu mới của các nhà khoa học Mỹ đăng trên tạp chí Science lại chỉ ra điều ngược lại:
Cachexia có thể là một bệnh lý thực sự của ung thư, chứ không phải chỉ là vấn đề tâm lý. Nếu đúng như vậy, điều này giải thích tại sao các liệu pháp tâm lý lại thất bại với nhiều bệnh nhân ung thư, vì thực tế họ đã được điều trị sai cách.
Nghiên cứu này mở ra một góc nhìn mới rằng tình trạng suy mòn cachexia ở bệnh nhân ung thư cần phải được điều trị bằng thuốc. Và các nhà khoa học đã phát hiện một loại thuốc có thể giúp bệnh nhân ung thư lấy lại nghị lực sống ngay lập tức.
Loại thuốc này giúp bệnh nhân cảm thấy vui vẻ hơn, yêu đời và cải thiện chất lượng cuộc sống, mặc dù nó không phải là thuốc chữa khỏi ung thư cho họ.

Để giải thích hiện tượng suy mòn trong hội chứng cachexia, các nhà khoa học cần phải nghiên cứu sâu vào não bộ của bệnh nhân ung thư giai đoạn cuối để xem chính xác điều gì đang xảy ra.
Dĩ nhiên, điều này không thể thực hiện trên người do các tiêu chuẩn đạo đức khoa học, nhưng các nhà nghiên cứu có thể thực hiện điều đó trên chuột, loài động vật có vú chia sẻ đến 80% gen với con người và có thể được mô hình hóa để mắc ung thư giống chúng ta.
Tiếp theo, như đã đề cập trước đó, họ tạo ra những con chuột mắc ung thư đại trực tràng giai đoạn cuối và tiến hành quan sát não bộ của chúng.
"Khoa học thần kinh hiện đại cung cấp cho chúng tôi một bộ công cụ mạnh mẽ để nghiên cứu sự thay đổi trong hoạt động não bộ do bệnh tật gây ra ở chuột. Chúng tôi có thể lập bản đồ toàn bộ não ở cấp độ tế bào, theo dõi hoạt động thần kinh trong hành vi, và kích hoạt/tắt các nơ-ron một cách chính xác", giáo sư Adam Kepecs, tác giả nghiên cứu và cũng là nhà khoa học thần kinh tại Đại học Washington, cho biết.
"Chúng tôi áp dụng các công cụ này trên mô hình chuột mắc hội chứng cachexia để nghiên cứu tác động của ung thư lên não bộ và ảnh hưởng của bệnh đối với nghị lực sống của bệnh nhân."
Trong quá trình nghiên cứu, giáo sư Kepecs phát hiện ra một cơ chế quyết định giữa khối u ung thư và hội chứng cachexia.
Cụ thể, khi căn bệnh ung thư của những con chuột tiến triển, khối u phát triển và giải phóng một lượng cytokine lớn vào trong máu. Cytokine là các phân tử kích hoạt phản ứng viêm trong cơ thể. Khi cytokine vào máu, nó bắt đầu xâm nhập vào một vùng nhỏ của não gọi là postrema.
Khác với các vùng khác trong não, postrema không có màng ngăn máu-não, màng này thông thường ngăn chặn độc tố, mầm bệnh và các phân tử khác, bao gồm cả cytokine, không cho chúng xâm nhập vào não.
Do đó, khi cytokine xâm nhập vào vùng postrema, nó kích hoạt một chuỗi phản ứng qua nhiều vùng khác nhau trong não, cuối cùng dẫn đến việc ức chế sự giải phóng dopamine tại trung tâm động lực của não, gọi là nucleus accumbens.
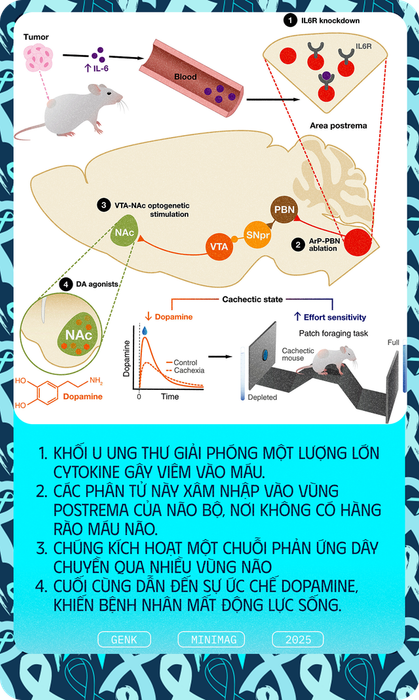
"Dopamine, thường bị nhầm lẫn là 'hóa chất khoái lạc', thực ra lại có liên quan mật thiết đến động lực, hay sự sẵn sàng nỗ lực để đạt được mục tiêu: Nó giúp cân nhắc giữa chi phí và lợi ích nội tại, thúc đẩy hành động", giáo sư Kepecs giải thích.
Khi dopamine bị ức chế, những con chuột rơi vào trạng thái ủ rũ, không còn động lực để hành động và dần mất đi ý chí sống.
"Chúng tôi quan sát sự thay đổi này qua hai bài kiểm tra định lượng, được thiết kế dựa trên nguyên lý kinh tế học hành vi để đo lường mức độ nỗ lực của chuột.
Trong bài kiểm tra đầu tiên, chuột phải chọc mũi vào cổng thức ăn, và số lần chọc tăng dần để nhận mỗi viên thức ăn. Còn trong bài kiểm tra thứ hai, chuột phải chạy qua lại giữa hai cổng nước, mỗi cổng cạn dần, buộc chúng phải đổi bên để bổ sung nguồn cung, giống như khi chúng hái quả mọng cho đến khi cây không còn quả nữa", giáo sư Kepecs nói.
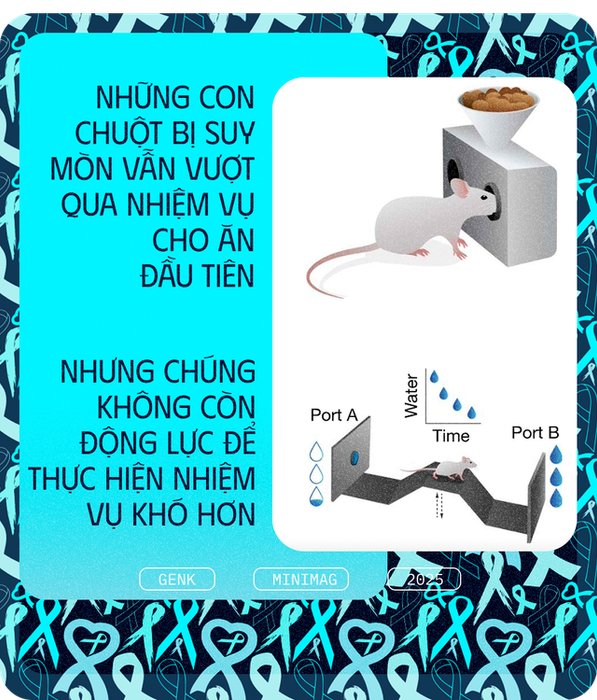
Khi ung thư tiến triển, chuột vẫn hoàn thành thử thách đầu tiên nhưng không còn thực hiện thử thách thứ hai. Điều này cho thấy chuột chỉ muốn đạt được phần thưởng dễ dàng và đã bỏ qua những nhiệm vụ yêu cầu nỗ lực lớn.
"Đồng thời, chúng tôi quan sát mức dopamine giảm trong thời gian thực, phản ánh chính xác sự suy giảm trong ý chí làm việc của chuột để đạt được phần thưởng", giáo sư Kepecs cho biết.
Phát hiện này chỉ ra rằng ung thư không chỉ đơn thuần làm 'mệt mỏi' não bộ mà còn gửi tín hiệu gây viêm đến các mạch thần kinh. Não bộ phản ứng bằng cách giảm nhanh chóng mức dopamine, khiến động lực và nghị lực sống của bệnh nhân bị suy yếu.

"Trong nghiên cứu mới nhất mà tôi và các cộng sự thực hiện, chúng tôi đã phát hiện ra một điều vô cùng đáng ngạc nhiên: Ung thư không chỉ tàn phá cơ thể mà còn chiếm đoạt một khu vực não bộ đặc biệt kiểm soát nghị lực sống."
"Phát hiện này đã phá vỡ những giả thuyết tồn tại suốt hàng thập kỷ và chỉ ra rằng chúng ta có thể khôi phục điều mà nhiều bệnh nhân ung thư cho là mất mát nghiêm trọng nhất – ý chí tham gia vào cuộc sống của họ", giáo sư Kepecs chia sẻ.
"Điều thú vị là chúng tôi cũng tìm ra một số cách để phục hồi động lực ở chuột mắc hội chứng suy mòn do ung thư – ngay cả khi bệnh ung thư vẫn đang tiếp tục phát triển."
Điều này có thể được thực hiện bằng cách tắt gen của các nơ-ron cảm nhận viêm trong vùng postrema của não bộ, hoặc kích thích trực tiếp các nơ-ron giải phóng dopamine.
Khi các con đường sinh học này bị dập tắt, các nhà khoa học đã khôi phục lại động lực sống bình thường ở những con chuột bị suy mòn vì ung thư giai đoạn cuối.
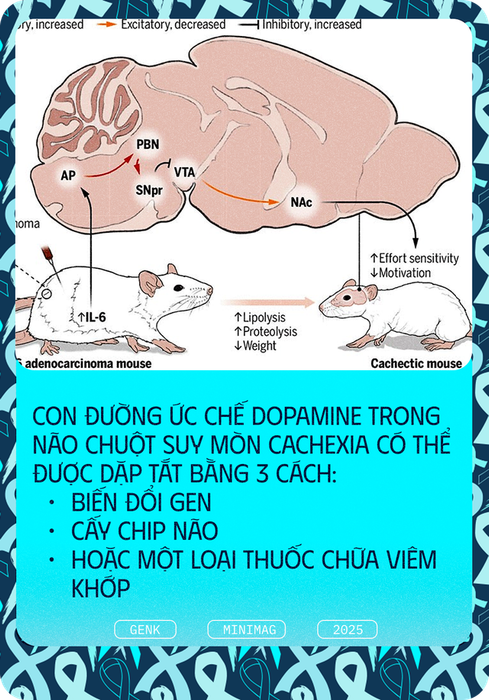
Tuy nhiên, việc tắt gen rất khó có thể ứng dụng trên con người, vì nó đòi hỏi phải biến đổi gen của bệnh nhân – điều gần như không thể. Trong khi đó, việc kích thích nơ-ron thần kinh, liên quan đến việc cấy chip vào não, vẫn còn một giải pháp dễ dàng hơn:
Các nhà khoa học đã tiêm cho những con chuột một loại thuốc ức chế Interleukin 6 (IL-6), một protein kích thích hiệu ứng viêm cytokine, và thật kỳ diệu, phương pháp này cũng mang lại hiệu quả.
Thú vị hơn nữa là thuốc ức chế IL-6 này "hoạt động tương tự các phương pháp điều trị viêm khớp đã được FDA phê duyệt", giáo sư Kepecs chia sẻ. Điều này có nghĩa là loại thuốc này có tiềm năng trở thành một liệu pháp đơn giản để điều trị hội chứng suy mòn ở bệnh nhân ung thư.
"Mặc dù các kết quả này được rút ra từ mô hình chuột, chúng gợi ý một khả năng điều trị cho con người: Việc nhắm vào mạch viêm-dopamine này có thể cải thiện chất lượng cuộc sống cho bệnh nhân ung thư, ngay cả khi bệnh không thể được chữa khỏi", giáo sư Kepecs giải thích.
"Khám phá của chúng tôi còn có ý nghĩa vượt ra ngoài ung thư. Phân tử viêm gây mất động lực trong ung thư cũng liên quan đến nhiều bệnh lý khác – từ các bệnh tự miễn như viêm khớp dạng thấp cho đến các tình trạng nhiễm trùng mạn tính và trầm cảm. Cùng mạch não này có thể giải thích sự suy mòn khiến hàng triệu người mắc các bệnh mạn tính phải chịu đựng."

Hiệu ứng suy mòn ban đầu có thể được kích hoạt như một cơ chế bảo vệ của tiến hóa. Khi tổ tiên chúng ta đối mặt với bệnh nhiễm trùng cấp tính, như bị thú dữ tấn công khi đang đi săn, việc giảm động lực sống và thu mình lại bên trong hang động để tránh mối nguy hiểm là điều hợp lý.
Điều này giúp tổ tiên chúng ta tiết kiệm năng lượng và tập trung vào việc phục hồi vết thương thay vì tiếp tục hành động đe dọa tính mạng.
"Tuy nhiên, những gì đã giúp con người sống sót trong các tình huống bệnh ngắn hạn lại trở thành vấn đề khi đối mặt với viêm mạn tính, như trong ung thư và các bệnh khác. Thay vì bảo vệ sự sống, sự suy mòn kéo dài lại làm gia tăng nỗi đau và suy giảm sức khỏe cũng như chất lượng cuộc sống", giáo sư Kepecs nói.
"Khám phá của chúng tôi mở ra một hướng điều trị hứa hẹn cho chứng suy mòn mạn tính. Bằng cách ngăn chặn các tín hiệu viêm hoặc điều chỉnh các mạch não, chúng ta có thể phục hồi lại nghị lực sống cho bệnh nhân.", giáo sư Kepecs kết luận.
Đối với những bệnh nhân và gia đình chứng kiến động lực sống dần phai mờ, khả năng này mang đến một tia hy vọng mạnh mẽ rằng: Dù bệnh ung thư đã hoặc đang ở giai đoạn cuối, họ vẫn có thể giữ được khát vọng sống, như một bản năng sâu thẳm trong mỗi con người.

