Tại Mỹ, giá của những liều thuốc này đã lên tới 475.000 USD, tương đương hơn 12,1 tỷ VNĐ.
Một nghiên cứu mới công bố trên tạp chí Nature Medicine tuần này đã ghi nhận trường hợp bệnh nhân ung thư thuyên giảm lâu nhất nhờ vào liệu pháp miễn dịch CAR-T.
Đó là một bé gái 4 tuổi, mắc ung thư tế bào thần kinh, được điều trị tại Bệnh viện Nhi Texas, Hoa Kỳ vào năm 2006. Khi cô bé nhập viện, tiên lượng của cô rất xấu.
Căn bệnh ung thư tế bào thần kinh của cô đã di căn đến xương, và mọi phương pháp điều trị tiêu chuẩn như hóa trị và xạ trị đều không hiệu quả với cô bé.
Vì vậy, các bác sĩ đã quyết định áp dụng liệu pháp miễn dịch CAR-T cho cô bé, khi đó phương pháp này vẫn đang trong giai đoạn thử nghiệm.
Điều mà cả bác sĩ lẫn gia đình cô bé không thể ngờ là CAR-T không chỉ giúp cô bé thuyên giảm hoàn toàn, mà còn kéo dài thời gian "khỏi bệnh" suốt 19 năm qua.

Ảnh minh họa.
Con số này sẽ còn tiếp tục tăng, vì hiện tại cô gái vẫn hoàn toàn khỏe mạnh ở tuổi 23. Các xét nghiệm gần đây không phát hiện sự tái phát của tế bào ung thư.
Hơn nữa, tin vui là các bác sĩ cho biết bệnh nhân đã kết hôn và trở thành mẹ của 2 đứa trẻ khỏe mạnh. Cô bé này đã có một cuộc đời mới, bắt đầu từ khoảnh khắc thay đổi số phận vào năm 2006, sau khi nhận một mũi tiêm CAR-T duy nhất.
CAR-T: Phương pháp điều trị ung thư bằng chính hệ miễn dịch của bệnh nhân
Chúng ta đều biết rằng ung thư là một căn bệnh xảy ra khi các tế bào trong cơ thể bị đột biến, phát triển một cách mất kiểm soát và tạo thành các khối u. Vì khối u này xuất phát từ chính tế bào của cơ thể bệnh nhân, hệ miễn dịch không nhận diện được chúng như một căn bệnh, mà coi đó là "người một nhà".
Hệ quả là các tế bào miễn dịch T không thể tấn công và tiêu diệt tế bào ung thư như cách chúng tiêu diệt các vi khuẩn hay virus - những tác nhân xâm nhập từ bên ngoài cơ thể.
Do đó, việc điều trị ung thư chỉ có thể dựa vào các liệu pháp từ bên ngoài, những phương pháp này thường rất xâm lấn và gây ra nhiều tác dụng phụ như phẫu thuật, xạ trị và hóa trị.
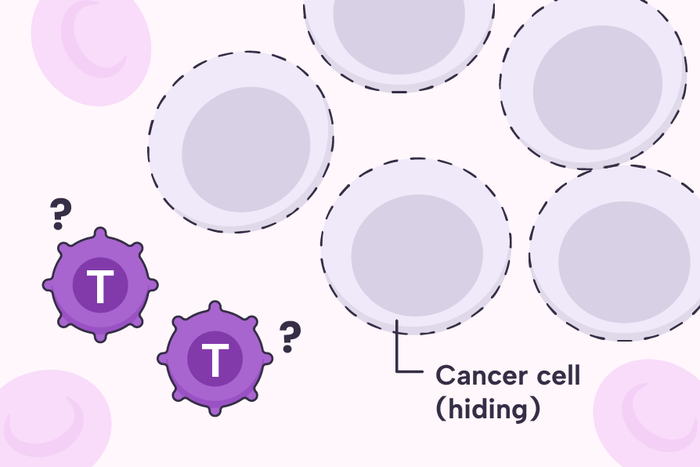
Các tế bào T trong hệ miễn dịch xem tế bào ung thư như là "người một nhà" và không nhận diện chúng như một căn bệnh.
Khác với các phương pháp khác, CAR-T là một liệu pháp sử dụng chính hệ miễn dịch bên trong cơ thể mỗi người để chiến đấu với ung thư. Để giúp các tế bào T từ chỗ không nhận ra tế bào ung thư trở thành kẻ thù, các nhà khoa học sẽ gắn lên bề mặt tế bào T một thụ thể kháng nguyên nhân tạo (chimeric antigen receptor – CAR).
Những thụ thể kháng nguyên nhân tạo CAR này được thiết kế để nhắm chính xác vào các kháng nguyên có trên bề mặt tế bào ung thư mục tiêu. Khi tế bào T được gắn CAR, trở thành CAR-T, chúng sẽ tìm và tiêu diệt tất cả tế bào ung thư, kể cả những tế bào đã di căn, đang ẩn náu trong cơ thể.
Với việc sử dụng hệ miễn dịch của chính cơ thể, CAR-T vượt trội hơn các phương pháp điều trị ung thư cục bộ như phẫu thuật và xạ trị, vì những biện pháp này không thể loại bỏ hết tế bào ung thư và giúp bệnh nhân hoàn toàn khỏi bệnh hoặc thuyên giảm.
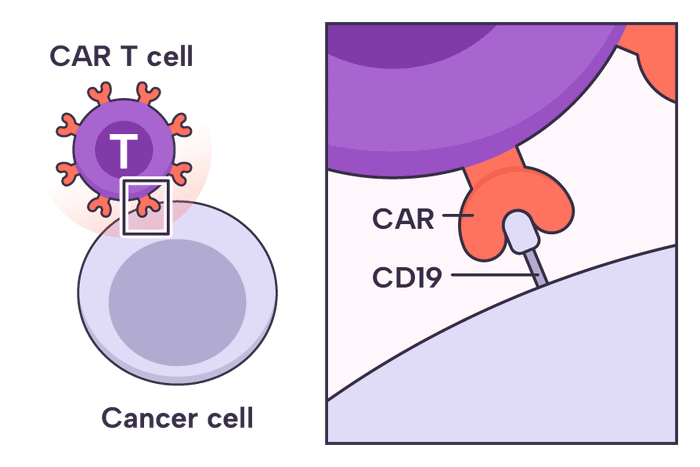
Những thụ thể kháng nguyên nhân tạo CAR này được thiết kế để nhắm chính xác vào các kháng nguyên có trên bề mặt tế bào ung thư mục tiêu.
Ngoài ra, tế bào CAR-T còn có cơ chế chọn lọc tự nhiên của hệ miễn dịch. Điều này có nghĩa là chúng chỉ tấn công các tế bào ung thư có kháng nguyên phù hợp với CAR, và không tiêu diệt các tế bào lành tính trong cơ thể, ngay cả khi chúng nằm gần khối u ung thư.
Đây chính là điểm vượt trội của CAR-T so với hóa trị, một phương pháp điều trị ung thư sử dụng thuốc toàn thân, có thể tiêu diệt cả tế bào ung thư lẫn tế bào lành tính, gây ra nhiều tác dụng phụ.
Chỉ cần một liều thuốc duy nhất
Nguyên lý cơ bản của liệu pháp miễn dịch CAR-T là như vậy, nhưng điều trị ung thư bằng phương pháp này thực tế sẽ diễn ra ra sao? Hãy cùng xem xét từ góc nhìn của bệnh nhân.
Trong tất cả các trường hợp, liệu trình CAR-T bắt đầu bằng một thủ thuật tương tự như hiến máu. Bác sĩ sẽ cắm ống truyền IV để kết nối tĩnh mạch của bệnh nhân với một máy lọc máu.
Khi máu của bệnh nhân được rút ra, máy lọc sẽ tách các tế bào T ra khỏi máu và cho chúng vào một túi nhựa, trong khi các tế bào máu khác như hồng cầu, tiểu cầu và huyết tương sẽ được truyền lại cho cơ thể bệnh nhân.

Bệnh nhân được nối với máy lọc máu để thu thập tế bào T.
Túi nhựa chứa tế bào T sau đó sẽ được đưa vào một hộp bảo quản và chuyển tới phòng thí nghiệm, nơi các kỹ thuật viên y sinh sẽ tiếp nhận và xử lý.
Những kỹ thuật viên này đã phân tích kỹ lưỡng tế bào ung thư của bệnh nhân trước đó, và tạo ra một đoạn mã gen có khả năng sinh ra thụ thể CAR phù hợp với kháng nguyên trên tế bào ung thư của bệnh nhân.
Công việc tiếp theo là gắn thụ thể CAR vào tế bào T, quá trình này thường được thực hiện bằng cách đưa gen CAR vào một virus vô hại, rồi cho virus này xâm nhập vào tế bào T của bệnh nhân để chuyển đoạn gen CAR vào bên trong tế bào T.
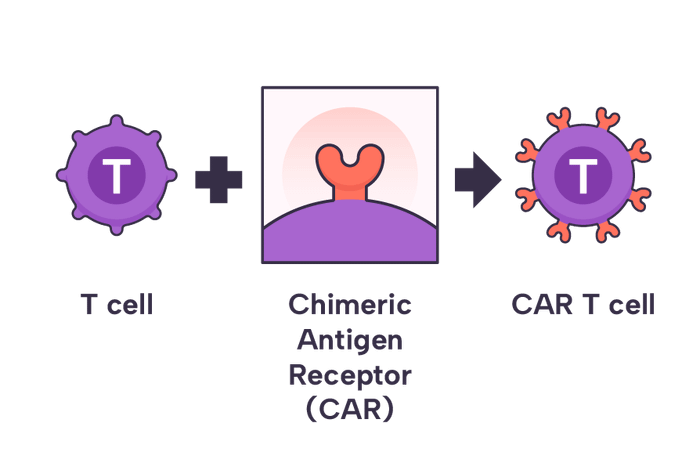
Tế bào T được gắn thêm thụ thể CAR.
Sau đó, mã gen CAR sẽ hướng dẫn tế bào T " tự mọc " ra thụ thể CAR trên bề mặt tế bào. Khi quá trình này hoàn thành, các kỹ thuật viên sẽ nuôi cấy hàng triệu bản sao CAR-T và đóng gói chúng thành các liều thuốc.
Thuốc sau đó sẽ được mang đến bệnh viện, nơi bệnh nhân đang chờ để nhận lại tế bào CAR-T của chính mình được truyền vào cơ thể.
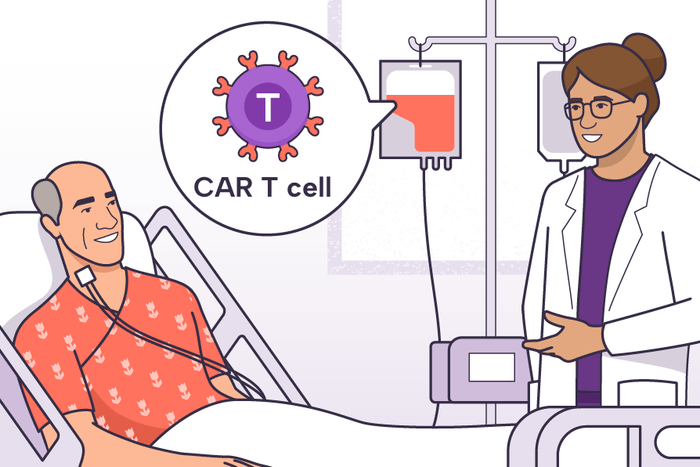
Bệnh nhân được truyền lại tế bào CAR-T.
Vì toàn bộ quá trình gắn thụ thể CAR vào tế bào T là một quá trình cá nhân hóa, nên rất phức tạp và đòi hỏi kỹ thuật thủ công. Mỗi túi thuốc CAR-T là duy nhất đối với từng bệnh nhân, và hiện tại không thể sản xuất hàng loạt. Chính vì vậy, các công ty dược phẩm thường bán mỗi liều CAR-T với giá rất cao, lên đến hơn 10 tỷ VNĐ.
Đổi lại, bệnh nhân chỉ cần truyền một liều duy nhất. Sau đó, các tế bào CAR-T này sẽ tự động nhân lên trong cơ thể bệnh nhân, tìm kiếm và tiêu diệt tất cả các tế bào ung thư mà chúng nhận diện được.
19 năm thuyên giảm: Một kỷ lục điều trị với CAR-T
Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã cấp phép cho 7 liệu pháp CAR-T nhằm điều trị các bệnh ung thư máu, bạch cầu và hạch bạch huyết.
Ngoài ra, họ cũng đã cho phép thử nghiệm phương pháp này đối với nhiều loại ung thư khác như ung thư thận, ung thư phổi, ung thư xương, ung thư não…
Theo thống kê, tại Mỹ đã có 35.000 bệnh nhân ung thư được điều trị bằng CAR-T. Trong số đó, có từ 6 đến 9 người trong số 10 bệnh nhân đạt được thuyên giảm, và 4-5 người thậm chí không còn tế bào ung thư trong cơ thể, có thể coi là đã khỏi bệnh.
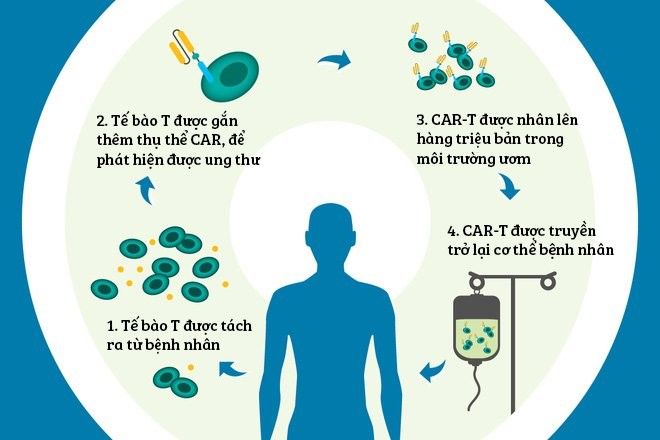
Liệu trình điều trị với CAR-T.
Trong trường hợp của bệnh nhân vừa được báo cáo trên tạp chí Nature Medicine, cô bé mắc ung thư tế bào thần kinh đã được điều trị bằng CAR-T từ năm 2006, và là một trong những bệnh nhân đầu tiên tham gia thử nghiệm phương pháp này tại Bệnh viện Nhi Texas, Hoa Kỳ.
Giống như các bệnh nhân khác, các bác sĩ đã rút tế bào T của cô bé và chỉnh sửa gen để chúng biểu hiện thụ thể CAR nhắm vào kháng nguyên GD2 trên tế bào ung thư thần kinh của cô bé.
Các tế bào CAR-T được nhân lên hàng triệu lần trước khi được truyền lại vào cơ thể bệnh nhân. Sau đó, chúng đã đi tìm và tiêu diệt tất cả các tế bào ung thư trong cơ thể cô bé.
Chỉ với một lần điều trị duy nhất bằng liều CAR-T, bệnh nhân đã đạt được trạng thái thuyên giảm. Các xét nghiệm hàng năm không phát hiện dấu hiệu ung thư tái phát.
Điều đặc biệt là kỳ tích này đã duy trì từ năm 2006 đến nay, tức là đã 19 năm, và khoảng thời gian "khỏi bệnh" này vẫn đang tiếp tục kéo dài.
Emily Whitehead, một bệnh nhân ung thư nổi tiếng khác tại Mỹ cũng được điều trị bằng CAR-T vào năm 2012. Đến nay, cô đã có 13 năm thuyên giảm. Trong khi đó, danh tính của cô bé trong nghiên cứu mới vẫn được giấu kín.
"Quả thật rất tuyệt vời khi sau một thời gian dài theo dõi, chúng tôi vẫn quan sát được sự thuyên giảm lâm sàng với bệnh nhân này. Hiện cô bé đã trưởng thành và có cuộc sống hoàn toàn bình thường", giáo sư Helen Heslop, người đứng đầu thử nghiệm lâm sàng tại Bệnh viện Nhi Texas chia sẻ.
"Đây là bệnh nhân ung thư sống lâu nhất nhờ CAR-T mà không cần thêm bất kỳ liệu pháp điều trị nào. Đặc biệt, cô ấy đã trải qua hai lần mang thai đủ tháng và sinh ra hai đứa con khỏe mạnh".
CAR-T hiện cũng đã được thử nghiệm tại Việt Nam
Thời gian thuyên giảm ấn tượng mà bệnh nhân ung thư này đạt được nhờ CAR-T xuất phát từ thực tế rằng, thử nghiệm lâm sàng năm 2006 mà cô tham gia là một trong những thử nghiệm đầu tiên với liệu pháp này.
Kể từ đó, hàng nghìn thử nghiệm khác đã được thực hiện trên toàn cầu, sử dụng CAR-T để điều trị cho hàng chục nghìn bệnh nhân ung thư.
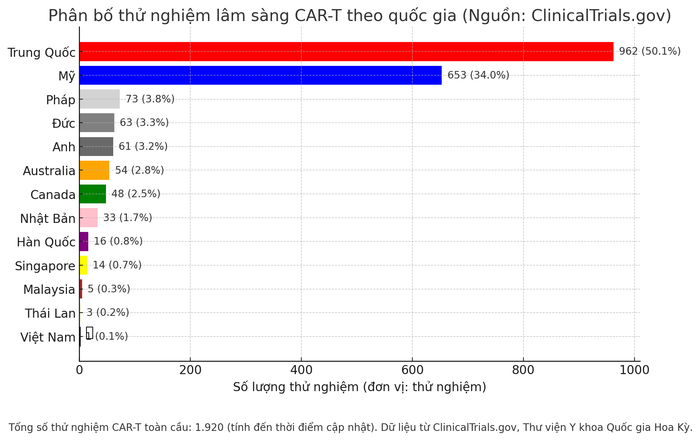
Theo số liệu từ Clinical Trials, cơ sở dữ liệu trực tuyến của Thư viện Y khoa Quốc gia Hoa Kỳ, Trung Quốc hiện đang dẫn đầu với số lượng nghiên cứu thử nghiệm CAR-T lớn nhất, lên đến 962 thử nghiệm.
Số lượng này chiếm 50% trong tổng số 1.920 thử nghiệm lâm sàng CAR-T đã được đăng ký. Điều này có nghĩa là hơn một nửa các thử nghiệm liệu pháp này đang được tiến hành tại Trung Quốc.
Đứng thứ hai là Mỹ, với 653 thử nghiệm, chiếm khoảng 34% tổng số thử nghiệm CAR-T trên thế giới.
Các quốc gia Châu Âu có các con số lần lượt như sau: Pháp 73 thử nghiệm (3,8%), Đức 63 thử nghiệm (3,2%), Anh 61 thử nghiệm (3,2%). Australia hiện có 54 thử nghiệm (2,8%), Canada 48 thử nghiệm (2,5%).
Trong khi đó, các quốc gia Châu Á ngoài Trung Quốc cũng đang ứng dụng CAR-T, bao gồm Nhật Bản với 33 thử nghiệm, Hàn Quốc 16 thử nghiệm, Singapore 14 thử nghiệm, Malaysia 5 thử nghiệm và Thái Lan 3 thử nghiệm.

Tại Việt Nam, từ năm 2023, một thử nghiệm lâm sàng CAR-T đã được triển khai bởi Viện Nghiên cứu tế bào và công nghệ Gene Mytour, phối hợp với Viện Huyết học và Truyền máu Trung ương.
Theo thông tin đăng trên Clinical Trials, thử nghiệm CAR-T tại Việt Nam là thử nghiệm lâm sàng giai đoạn I, với cơ hội cho 16 bệnh nhân mắc các loại ung thư máu như bạch cầu lymphoblastic cấp tính tế bào B (ALL) hoặc u lympho không Hodgkin tế bào B (NHL).
Những bệnh nhân tham gia thử nghiệm phải có kết quả dương tính với CD19, nghĩa là tế bào máu ung thư của họ phải thể hiện kháng nguyên này trên bề mặt. Các bác sĩ sẽ tạo ra tế bào CAR-T nhắm vào CD19 và truyền vào cơ thể bệnh nhân.

Trong hội thảo khoa học vào tháng 12 năm 2024, Giáo sư Nguyễn Thanh Liêm - Viện trưởng Viện Nghiên cứu tế bào và công nghệ Gene Mytour, cũng là người chủ trì thử nghiệm lâm sàng, đã chia sẻ kết quả điều trị CAR-T cho 8 bệnh nhân mắc ALL và 7 bệnh nhân NHL.
Trong số đó, có 5 bệnh nhân NHL và 4 bệnh nhân ALL đã đạt được tình trạng thuyên giảm hoàn toàn, trong khi 1 bệnh nhân NHL và 3 bệnh nhân ALL gặp phải tái phát. "Hiện tại, trong số các trường hợp được điều trị CAR-T tại Mytour, khoảng 70% đã đạt kết quả tốt, còn lại 30% có thể tái phát", giáo sư Liêm cho biết.
Tác dụng phụ và chi phí
Mặc dù CAR-T là một phương pháp điều trị đột phá, mở ra hy vọng chữa khỏi cho nhiều bệnh nhân ung thư, nhưng nó không phải là không có tác dụng phụ. Một số nghiên cứu đã chỉ ra rằng CAR-T có thể gây ra Hội chứng giải phóng cytokine (CRS).
CRS là phản ứng có thể đe dọa tính mạng, xảy ra khi cơ thể giải phóng một lượng lớn cytokine vào máu một cách quá nhanh chóng, gây ra các triệu chứng như sốt, buồn nôn, đau đầu, phát ban, huyết áp thấp và trong trường hợp nghiêm trọng có thể dẫn đến suy đa tạng.
Ngoài ra, CAR-T cũng có thể tác động đến hệ thần kinh, gây ra các triệu chứng từ nhẹ đến nghiêm trọng như nhức đầu, chóng mặt, co giật, rối loạn ngôn ngữ hoặc thậm chí là hôn mê. Thực tế, thử nghiệm CAR-T tại một bệnh viện ở Việt Nam đã ghi nhận tình trạng giải phóng cytokine ở 12/16 bệnh nhân và 2 bệnh nhân bị ngộ độc thần kinh.
Một số bệnh nhân sau khi được truyền CAR-T còn phải đối mặt với tình trạng giảm bạch cầu, hồng cầu và tiểu cầu. Một số bệnh nhân bị tăng sinh miễn dịch, khi các tế bào CAR-T tấn công nhầm vào tế bào khỏe mạnh trong cơ thể, gây viêm và tổn thương nội tạng.
Trong những trường hợp hiếm hoi, điều trị bằng CAR-T có thể dẫn đến sự phát triển của bệnh ung thư tế bào T, do sự biến đổi tế bào khi chỉnh sửa gen làm chúng trở thành tế bào ung thư.
Chính vì vậy, CAR-T hiện chỉ được sử dụng như một lựa chọn cuối cùng, khi các phương pháp điều trị ung thư khác đã thất bại hoặc khi bệnh nhân bị kháng hóa trị và tái phát sau điều trị.
Thuốc CAR-T mang thương hiệu Kymriah do Novartis (Thụy Sĩ) phát triển có giá lên đến 475.000 USD, tương đương với hơn 12,1 tỷ VNĐ cho mỗi liều.
Giá của CAR-T hiện rất cao, gây khó khăn cho nhiều bệnh nhân trong việc tiếp cận liệu pháp này.
Chẳng hạn như liệu pháp CAR-T Kymriah của Novartis đang được bán tại Mỹ với giá 475.000 USD, tương đương hơn 12,1 tỷ VNĐ. Các loại khác như Abecma của Bristol có giá 410.000 USD (10,4 tỷ VNĐ) và Carvykti của J&J có giá 465.000 USD (11,9 tỷ VNĐ).
Tuy nhiên, tại Viện Nghiên cứu tế bào và công nghệ Gene Mytour, giáo sư Nguyễn Thanh Liêm cho biết đơn vị này đã có thể sản xuất tế bào CAR-T với giá chỉ bằng 1/5 so với mức giá tại Mỹ.
"Với chi phí khoảng 1,5-2 tỷ đồng để ghép tế bào CAR-T, tôi tin rằng nhiều bệnh nhân sẽ có cơ hội tiếp cận liệu pháp này", ông chia sẻ.
